Возможность оплодотворения зависит не только от потенции, но и от состояния сперматозоидов, их подвижности и качества. Именно спермограмма помогает выявить отклонение от нормы основных показателей семенной жидкости, что может повлечь за собой бесплодие у мужчины. Результаты обследования можно растолковать самостоятельно, необходимо только знать, как расшифровать спермограмму.
Какие показатели изучают при спермограмме?
Перед сдачей анализа важна подготовка. От того, будет ли придерживаться мужчина рекомендаций врача, зависит качественность и результативность спермограммы.
- изучение физических свойств;
- микроскопическое исследование.
К физическим свойствам относят количество семенной жидкости, ее кислотность, цвет и прозрачность, вязкость и время разжижения.
Микроскопическое исследование включает изучение активности (подвижности) сперматозоидов, их количества, изучение морфологии, наличие патологий, содержание лейкоцитов, эритроцитов, слизи и крови в сперме.
На отклонение показателей в худшую сторону влияет чрезмерная физическая активность, вредные привычки, несбалансированное питание, которое не содержит достаточного количества витаминов для мужского здоровья, а также прием лекарственных средств.
Чтобы получить достоверные результаты следует выполнять такие требования:
- за четверо суток до сдачи анализа воздержаться от половой жизни;
- не принимать лекарства и не употреблять алкогольные напитки;
- нельзя посещать бани и сауны.
Собирать биологический материал можно в домашних условиях или в лаборатории. В первом случае нельзя допускать попадания на сперму солнечных лучей или ее переохлаждения, иначе изменяются некоторые показатели. Для сбора семенной жидкости используют только стерильную посуду, собирают весь эякулят, иначе анализ будет не достоверный.
Чтобы окончательно поставить диагноз, сдавать спермограмму придется 2-3 раза, если все разы анализ будет плохой, то необходимо пройти лечение.
При сдаче анализа в специализированной лаборатории не используют презервативы и другие латексные изделия, поскольку спермии теряют свою подвижность и результаты будут не достоверные.
Рассмотрим, какие значения показателей свидетельствуют об отсутствии проблем с оплодотворением.
Показатели в норме
Получив результаты спермограммы, необходимо знать, что является нормой. Ведь тяжело судить о том, есть проблемы или нет, если не знать нормальных значений показателей.
Предлагаем норму:
pH ≥ 7.2, в норме должна быть щелочная реакция, ведь кислотность убивает сперматозоиды;
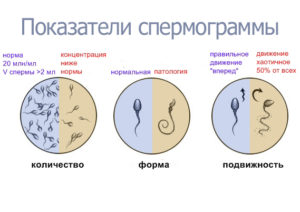
- количество эякулята более 2 мл, количество спермы не играет большой роли в процессе оплодотворения, в основном более важным показателем является количество сперматозоидов;
- количество сперматозоидов более 20 млн., количество подсчитывается на 1 мл спермы;
- общее количество сперматозоидов — не меньше 40 млн.;
- в норме в сперме должно находиться до 25% активно-движущихся сперматозоидов и около 50% постепенно движущихся;
- не меньше 4% нормальных по морфологии сперматозоидов и не более 50% патологических;
- количество живых сперматозоидов – не меньше 60%;
- цвет бело-серый;
- отсутствие спермагглютинации;
- отсутствие эритроцитов;
- жизнеспособность не меньше суток.
Подвижность играет важную роль, поэтому этот показатель имеет четыре группы характеристик. Группа А включает общее количество активно-подвижных сперматозоидов, группа В – малоподвижных, которые двигаются прямо вперед, группа С включает всех малоподвижных, которые не двигаются вперед, а группа Д – неподвижных.
Способностью к оплодотворению обладают только сперматозоиды группы А и В.
Расшифровка анализов
Правильно расшифровать анализ спермограммы сможет только врач уролог, самостоятельно можно только сопоставить результаты с нормой, но сделать правильное заключение человек без медицинского образования не в состоянии.

Далее смотрят на количество сперматозоидов и объем эякулята. Эти две характеристики взаимосвязаны, поэтому их можно расшифровывать одновременно. Если объем спермы меньше 2 мл, даже при высокой концентрации сперматозоидов, оплодотворение яйцеклетки невозможно. Дело в том, что кислотность влагалища высокая, поэтому большинство спермий сразу гибнут, сперма защелачивает влагалище на время и это способствует жизнедеятельности сперматозоидов. Если семенной жидкости недостаточно, кислотность остается высокой и все спермии гибнут, так и не дойдя до яйцеклетки.
Если эякулят меняет цвет с бело-серого на чисто белый или желтоватый, то это свидетельствует о нарушениях. При появлении розоватого оттенка может наблюдаться повышение эритроцитов в сперме, которые в норме должны отсутствовать. Эритроциты повышаются при орхите, простатите и воспалении придатков.
О нарушениях репродуктивной системы свидетельствует pH. Его изменения рассматривают в совокупности с другими показателями. Например, при повышении кислотности, плохом разжижении и появления округлых клеток говорят о проблемах инфекционного характера. При низком pH можно говорить о закупорке проток.
Подвижность спермиев настолько важна, как и их количество. В сперме всегда присутствуют все категории подвижности. Чем меньший период воздержания у мужчины, тем меньше неподвижных спермиев, в противном случае группа Д может составлять от 40 до 60%.
У здорового мужчины подвижных прямолинейных сперматозоидов от 40 до 60%, а вот спермиев группы В и С очень мало. Подвижность может увеличиваться при повышении температуры в период проведения лабораторных исследований.
При полной неподвижности спермиев сперму окрашивают эозином (вещество красного цвета), чтобы понять связана ли такая проблема с гибелью или нарушением функционирования предстательной железы.
При оценке качества спермы учитывают морфологию, аномальных сперматозоидов должно быть не больше 85%.
При наличии спермагглютинации (склеивания) говорят о серьезных иммунных нарушениях.
Если врач говорит о наличии округлых клеток, их не должно быть больше 1 млн. на 1 мл спермы. Большая концентрация лейкоцитов свидетельствует о воспалительных процессах.
Постановка диагноза
При расшифровке анализа спермограммы нужно знать, какие отклонения указывают на проблемы. Чаще всего именно плохие анализы после обследования становятся причиной бесплодия.
Рассмотрим заключения спермограммы:
нормоспермия – такой диагноз ставят, если у мужчины нет проблем;
- олигоспермия – малый объем спермы;
- полиспермия – чрезмерное выделение эякулята, что также плохо;
- вискозипатия – повышение вязкости из-за чего сперма не разжижается;
- олигозооспермия – недостаточное количество сперматозоидов;
- азооспермия – отсутствие спермиев в семенной жидкости (наиболее тяжелый диагноз);
- астенозооспермия – низкая подвижность;
- акиноспермия – полное отсутствие подвижности;
- лейкоспермия – наличие гноя и лейкоцитов в семенной жидкости.
При неспособности сперматозоидов к оплодотворению проводят расширенный анализ, чтобы выявить антиспермальные антитела.
Антитела влияют на морфологию спермиев, приводят к их склеиванию и снижению подвижности, что вызывает нарушение фертильности у мужчин.
Не только повышение лейкоцитов или появление эритроцитов в семенной жидкости указывает на воспаление. При увеличении объема слизи в сперме говорят о воспалении, слизь снижает подвижность спермиев и их способность к оплодотворению.
Самостоятельно поставить диагноз после прохождения обследования проблематично, ведь необходимо рассматривать все значения показателей в совокупности и искать причину такого состояния. Возможно потребуется дополнительное обследование репродуктивной системы.